Инфаркт – это одно из проявлений ишемической болезни сердца, которая характеризуется некрозом участка сердца вследствие недостаточного коронарного кровоснабжения. Диагноз ставится на основании клинических признаков, после определения уровня маркерных ферментов (КФК-MB) и расшифровки ЭКГ при разных стадиях болезни. Загрудинная боль в случае стенокардии хорошо снимается нитроглицерином. Болевые ощущения при инфаркте миокарда купируются только с помощью наркотических анальгетиков. По объему поражения выделяют: крупноочаговый (Q-образующий инфаркт) и мелкоочаговый (не Q).
Инфаркт миокарда с зубцом Q
Инфаркт миокарда (ИМ) без образования Q-зубцов не относится к обширным и смерть в стационаре, по сравнению инфарктом с наличием зубцов Q, вызывает редко. Впрочем, довольно часто происходит нестабильность миокарда, впоследствии чего повышается частота рекуррентной стенокардии и повторных инфарктов.
За последние 10 лет частота трансмурального инфаркта миокарда значительно повысилась, и составляет около 50-60% от всех острых ИМ. А судя по некоторым недавним выкладкам видно, что более 71% острых ИМ — инфаркты без Q образований. Одним из весомых объяснений такого повышения является раннее диагностирование болезни посредством измерения в крови количества специфических сердечных ферментов. К ускоренным методам лечения относятся внутрипросветная чрескожная коронарная ангиопластика и тромболитическая терапия. Более того, население стало более осведомленно воспринимать ранние тревожные симптомы.
Инфаркт миокарда Q образующий имеет синонимы: трансмуральный, крупноочаговый.
Общие положения
Диагностика
Трансмуральный ИМ является последствием ОКС (острого коронарного синдрома) с повышением ST сегмента, а вот коронарный острый синдром без повышения сегмента ST предвещает образование ИМ с Q образованием ( в некоторых случаях больные с ОКС без повышения ST сегмента заболевают патологией без наличия Q-зубцов, бывает и наоборот, что часть больных с ОКС без повышения сегмента ST вскоре попадают в больницу с ИМ с образованием Q-зубца.
Для установления диагноза, как «инфаркт миокарда с Q образованием» достаточно определить наличие характерных изменений ЭКГ в динамике (образование зубца Q). В противном случае, при инфаркте миокарда без Q зубца, как правило, на ЭКГ диагностируются инверсия сегмента ST, либо зубца Т. Однако данные изменения в организме неспецифичны и могут вовсе отсутствовать. Следовательно, чтобы установить диагноз ИМ без Q-зубца необходимо выявить биохимические маркеры некроза миокарда: повышение МВ КФК (креатинфосфокиназа крови) или повышение уровня сердечных тропонинов I или Т.
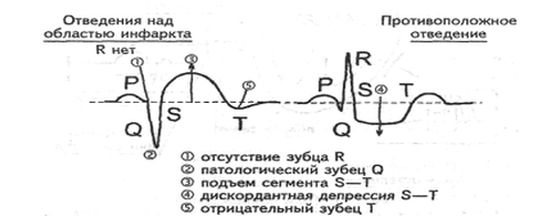
Для образования ИМ с q зубцом характерны такие перемены на ЭКГ, как:
- Сегмент ST поднялся выше изоэлектрической линии, установленной в ЭКГ отделениях, которые принадлежат зоне некроза.
- Обозначенный сегмент опустился ниже изоэлектрической линии в тех местах, которые противоположны расположению некроза.
- Выявлено проявление опасного и патологического Q зубца.
- Амплитуда зубца R снижена.
- Выявлена двухфазность и инверсия зубцов T.
- Обнаружена блокада левой ножки пучки Гиса.
В ходе проведения электрокардиограммы зубец q можно заметить сразу, соответственно врач может установить ИМ и приступить к оперативному его лечению. Не забывайте, что Q зубцы способны снижаться и повышаться, исходя из этого, диагностику рекомендуется проводить в динамике.
Причины
Острый коронарный синдром появляется из-за разрыва холестериновой бляшки в венечной артерии. Все дело в том, что атеросклеротическая бляшка может стать нестабильной или воспалиться.
Не обязательно чтобы холестериновая бляшка была большой. Даже те из них, которые незначительно преграждают движение крови, при разрыве могут стать причиной тромбоза. Так, в половине случаев сужение сосуда составляет менее 40%.
Образовавшийся острый тромбоз серьезно ограничивает кровоток, не давая необходимым веществам и кислороду поступать в нужном количестве к участкам сердечной мышцы.
Инфаркт миокарда с зубцом q: маркеры
Маркеры
В случае, когда в госпиталь попадает пациент с болями в области груди, врач оценивает его состояние по определенным жалобам, итогам оперативного ЭКГ и данным анамнеза.
Бывает такое, что острый коронарный синдром (ОКС), который частенько является возбудителем ИМ, не проявляет себя в явной форме. Как правило, данный случай встречается у людей с разными эндокринными заболеваниями, женщин и стариков. Если в ходе диагностики возникают какие-либо определенные усложнения, то лаборант собирает кровь на подборный анализ, который поможет определить маркеры некроза миокарда сердца.
Первоначальным показателем такого типа является миоглобулин. Он являет собой особый дыхательный пигмент, который должен широко распространяться в мягких тканях. Его уровень в крови, в первые несколько часов проявления признаков инфаркта, повышается.
Конечно, биохимические маркеры при ИМ, которые получены по истечению 6шести-девяти часов, считаются уже поздними, но они в некоторой степени специфичны. Цитозольный белок не используется в ранней диагностике, поскольку поздно концентрируется с сывороткой крови больного. Этот фермент четко указывает на повреждение клеток.
Разумеется, есть и другие маркеры, помогающие безошибочно диагностировать инфаркт без зубца Q и с ним. Подобные анализы назначаются непосредственно под руководством лечащего врача.
Выделять какие-либо промежуточные формы, к примеру: «очаговую дистрофию миокарда» или «острую коронарную недостаточность» и прочие патологии, с клинической точки зрения, бессмысленно, поскольку в природе не ни критериев диагностики для них, ни определения данных понятий.
Спустя пару месяцев от начала ИМ, врач устанавливает пациенту диагноз » постинфарктный кардиосклероз». В случае возникновения повторного инфаркта через 2 месяца он диагностируется как рецидивирование ИМ, а возникновение болезни через два месяца и более считается повторным инфарктом.
Диагноз
Диагноз ИМ у большинства больных не представляет трудностей и основан на классической диагностической триаде: типичной клинической картине, данных ЭКГ, определении содержания в крови биомаркеров некроза миокарда.
При пользовании приведенными диагностическими критериями следует помнить о возможности развития инфаркта с атипичными клиническими проявлениями, а также о заболеваниях, которые могут давать симптоматику, сходную с инфарктом миокарда.
Поэтому очень важны тщательный анализ клинической картины заболевания и обязательное наличие 2-го и 3-го диагностического критерия. Особенно важная роль принадлежит повышению в крови уровня биомаркеров некроза миокарда, в первую очередь тропонина Т или I, с последующей характерной динамикой их снижения.
Диагностические критерии инфаркта миокарда
— тяжелый и длительный приступ загрудинной боли ({amp}gt;30-60 мин), сопровождающийся слабостью, холодным потом, иногда тошнотой, рвотой
— появление патологического зубца Q
— изменения, свидетельствующие об ишемии миокарда — подъем или депрессия интервала ST
3. Типичная динамика подъема и дальнейшего снижения в крови уровня биомаркеров некроза миокарда (тропонинов Т, I или КФК-МВ, КФК-МВ mass, если определение тропонинов невозможно)
4. Вмешательства на коронарных артериях (например, ангиопластика) с последующим повышением в крови уровня тропонинов или КФК-МВ
Клиническая картина
Совокупность проявления данной патологии, частота осложнений и характер, лечебные процедуры и прогноз значительно отличаются при инфарктах миокарда с образованием Q- зубца, и без него. Q образующий инфаркт происходит в следствие образования тромболитической окклюзии коронарной артерии.
А при ИМ без Q зубца наблюдается неполная окклюзия, наступает мгновенная реперфузия — ослабление судорожного сжатия коронарной артерии или спонтанный распад тромба.
ИМ так же может провоцировать микроэмболия малых коронарных артерий агрегатами тромбоцитов.
При выявлении острого коронарного синдрома (ОКС), с стремительным повышением st сегмента и ИМ и Q-зубцом показана более ранняя тромболитическая терапия, а при диагностировании ОКС без повышения st и ИМ без зубца q в введении тромболитиков нет необходимости.
Специфика инфаркта миокарда без Q образования:
- Зона ишемии и инфаркта не локализуется депрессией сегмента TS и инверсией зубца Т.
- При ИМ без Q образования изменения на ЭКГ вовсе могут не проявится.
- Гораздо реже, чем при крупноочаговом инфаркте, возникает сердечная недостаточность и в 2-2,5 раза меньше летальных исходов во время пребывания в кардиологии.
- В несколько раз чаще отмечается рецидирование ИМ, чем при инфаркте с зубцом Q.
У пациентов с ИМ без Q образования, по сравнению с отсутствием зубца при патологии, в анамнезе чаще возникает стенокардия и проявляется более выраженное повреждение коронарных артерий.
Среди больных, находящихся на длительном наблюдении у кардиолога, перенесших Q образующий инфаркт, смертность приблизительно равна смертности больных, перенесших приступ без Q зубца. Исходя из некоторых данных, отдаленный прогноз у пациентов с ИМ без Q образований в разы хуже, чем при ИМ с зубцом Q.
Прогноз
Врач, ставя прогноз относительно дальнейшего состояния пациента, особое внимание обращает на следующие факторы:
- размер инфаркта;
- состояние и работу левого желудочка;
- наличие желудочковых аритмий.
Одно из исследований показало, что у пациентов, страдающих инфарктом миокарда без зубца Q, боли были значительно сильнее, чем у больных с зубцами Q. Они также чаще умирали спустя год после выписки из больницы, тогда как в остром периоде количество смертей было меньше.
Стадии Q инфаркта миокарда
Трансмуральный инфаркт миокарда делится на четыре стадии:
Острейшая форма
Представляет собой стремительное развитие необратимой и опасной ишемии сердца и начало образования некроза. Данная стадия длится от 30 минут до двух часов. В ходе проведения ЭКГ заметны изменение в поведении сердечного ритма, соответственно патология диагностируется достаточно быстро. Этот период инфаркта с Q образованием самый опасный для жизни пациента.
Острый Q инфаркт миокарда
На данной стадии критичного ИМ с Q образованием происходит окончательное безвозвратное формирование поврежденного некротического участка, а еще развитие размягчения мышц (миомаляции). У многих пациентов наблюдается увеличение области некроза.
Подострая форма
На этой стадии участок некроза замещается соединительного типа тканью, богатой сосудами, и с огромным содержанием коллагена. Протекает указанная стадия на протяжении 4-6 недель.
Рубцовая (хроническая) форма
В таком случае заболевание переходит в стадию уплотнения рубцовых полей и консолидации. В целом длится около полугода. В ходе подробного ЭКГ динамика может не обнаружится.
Лечение аутоиммунного постинфарктного синдрома Дресслера
Аутоиммунный постинфарктный синдром Дресслера — это синдром аутоиммунного генеза, развивающийся у больного инфарктом миокарда на 2-6-й неделе заболевания и проявляющийся клиникой перикардита, плеврита, поражениями суставов (синовит, полиартралгия), грудинно-реберных сочленений (синдром передней грудной стенки), лейкоцитозом, эозинофилией, увеличением СОЭ, повышением температуры тела.
Следует заметить, что далеко не всегда в клинике синдрома Дресслера присутствует вся перечисленная симптоматика, могут иметь место лишь симптомы перикардита, плеврита, полиартралгии, лабораторные признаки воспалительного процесса. Перикардит и плеврит могут быть фибринозными или экссудативными.
Типичный аутоиммунный синдром Дресслера наблюдается у 3.5-5.8% больных инфарктом миокарда, частота аутоиммунного синдрома с учетом типичных, атипичных и малосимптомных форм составляет 15-23%.
ПОДРОБНОСТИ: Симптомы лейкоза у взрослых фото
В связи с аутоиммунным генезом синдрома назначается преднизолон в начальной дозе 20-40 мг в день, при отсутствии эффекта через 2-3 дня эта доза увеличивается в 1.5-2 раза. После получения терапевтического эффекта суточная доза преднизолона снижается на 2.
5 мг каждые 5-7 дней. При нетяжелом течении постинфарктного синдрома продолжительность лечения преднизолоном составляет 2-4 недели. При рецидивирующем течении синдрома минимальная поддерживающая доза преднизолона (обычно 2.5-5 мг) принимается месяцами.
НПВС (индометацин, вольтарен, ибупрофен и др.) назначаются только при выраженном болевом синдроме в качестве анальгетиков на несколько дней.
Симптомы инфаркта миокарда с зубцом Q
- Повышение потливости;
- Невероятное ощущение слабости;
- Кожа становится липкой и прохладной;
- В некоторых случаях присутствует тошнота и рвота;
- Может случиться неярко выраженная лихорадка;
- Возможно ощущение хрипов в легких;
- Могут набухать и выпячиваться ярменные вены;
- При наличии у больного перикардита может наблюдаться шум от трения перикарда;
- Могут образоваться дискинетические верхушечные толчки;
- В некоторых определенных случая возможно образование систолического шума.
Во время приступа болезни пациента мучают боли, во многом напоминающие болевые ощущения при стенокардии. Причем их сила и длительность значительно выше. Боль распространяется за пределы сердца. Она возникает как следствие воздействия медиаторов (лактата и аденозина) на нейроны.
ИМ сопровождается ишемией, которая влечет за собой омертвение тканей. Этот процесс приводит к увеличению концентрации лактата и аденозина, которые повышают длительность воздействия на нейроны.
Ощущения боли во время приступа могут распространиться на руки, плечи, шею. Боль развивается очень быстро, и достигает максимума в кротчайшие сроки. На данном этапе человека одолевает приступ страха и невероятная боязнь смерти.
Болевой синдром при ИМ не прекращается, а Нитроглицерин чаще всего не оказывает необходимого эффекта.
Кардиогенный шок при инфаркте
Пожалуй, одним из самых тяжких состояний сосудистой и сердечной систем является кардиогенный шок, проявляющийся как осложнение недуга, при котором смертность равняется 50% до 90% от общего количества больных.
Кардиогенный шок при ИМ и существенные его причины:
- Обостренная форма миокардита.
- Повреждение большей площади миокарда при инфаркте.
- Перегородка между желудочками сердца разрывается.
- Возникает острая форма недостаточности клапанов.
- Шок наступает при остром некрозе сердечного клапана.
- При обширной тромбоэмболии легочной артерии.
Классификация кардиогенного шока (КШ) при инфаркте:
- Нарушение в сердце насосной функции на фоне обширного ИМ.
Шок происходит из-за того, что миокард лишен возможности сокращаться, у больного падает артериальное давление, а в головной мозг перестает поступать кровь, вследствие чего человек теряет сознание. Если давление понижено, то в почки кров также не имеет доступа, что приводит нарушению выработки мочи. Организм вынужден резко прекратить всю свою работу, что влечет за собой острый КШ и смерть.
- Нарушение сердцебиения в тяжелой степени.
Инфаркт приводит к понижению сокращающей функции сердечной мышцы и нарушению отменной слаженности работы сердцебиения. Подобного типа шок вызывает аритмию, которая приводит к внезапному снижению артериального давления, что влечет за собой нарушения в кровообращении между сердцем и мозгом.
- Тампонада желудочков.
На фоне болезненного разрыва межжелудочковой перегородки происходит смешивание крови в самих желудочках, вследствие сего сердце захлебывается и не может сократиться, чтобы вытолкнуть в сосуды лишнюю жидкость. Таким образом проявляется еще один КШ, который чреват летальным исходом.
- Шок как последствие тромбоэмболии в легочной артерии.
В таком состоянии один тромб полностью блокирует клиренс ствола легочной артерии, следовательно кровь перестает поступать в левое отделение сердца, чтобы при сокращении сердечная мышца вытолкнула ее в вены и сосуды. Этот процесс приводит к внезапному снижению артериального давления, повышению кислородного давления в абсолютно всех органах, нарушается их упорядоченная работа. К несчастью, подобного типа шок также влечет за собой негативные последствия.
Игнорировать свой недуг не стоит, поскольку кардиогенный шок может стать фатальным для организма.
Ели вы уже перенесли инфаркт, не забывайте регулярно посещать квалифицированного специалиста, который назначит диагностику и профилактику недуга. Проверка работы сердца никогда не помешает, поскольку этот кровеносный насос ответственный за налаженность работы каждой системы и органа в организме человека. Не пренебрегайте рекомендациями врача во избежание повторных приступов, а также их осложнений.
Симптоматика кардиогенного шока:
- Прежде всего понижается артериальное давление.
- Больной теряет сознание.
- На фоне шока происходит похолодание конечностей.
- Возникает тахикардия.
- Кожа приобретает неестественный оттенок.
- Все вены на конечностях спадаются.
- Нарушается выделение мочи.
Анатомические классификации
Так как разные отделы сердца имеют разное кровенаполнение, их поражение будет иметь различные проявления и прогноз. По анатомии поражения выделяют следующие виды инфаркта:
- трансмуральный – некрозом задета вся толщина сердечной мышцы;
- интрамуральный – очаг расположен в толще стенки, чаще всего левого желудочка, при этом эндокард и эпикард не поражаются;
- субэндокардиальный – очаг некроза расположен узкой полоской под эндокардом, часто на передней стенке левого желудочка;
- субэпикардиальный – не затрагивает глубокие слои сердца, развивается сразу под внешней его оболочкой – эпикардом.
Исходя из анатомического расположения и размера очага некроза, выделяют крупноочаговый инфаркт миокарда, он же трансмуральный, также именуемый Q-инфарктом. Название происходит из-за специфических ЭКГ признаков такого вида инфаркта миокарда – при нем сохранен зубец Q.
Если на ЭКГ определяется зубец Q, говорят о трансмуральном, или Q-инфаркте
https://youtube.com/watch?v=qcC-9fuq-L0
Остальные три варианта относятся к мелкоочаговому поражению, не обладают зубцом Q на кардиограмме, поэтому называются не-Q-инфарктами.
Еще одна классификация учитывает локализацию очага некроза в анатомических отделах сердца:
- инфаркт миокарда левого желудочка – встречается наиболее часто. В зависимости от пораженной стенки различают еще переднее, боковое, нижнее и заднее расположение;
- изолированный инфаркт верхушки сердца;
- септальный инфаркт – областью поражения является межжелудочковая перегородка;
- инфаркт миокарда правого желудочка – встречается крайне редко, как и поражение задней стенки сердца.
Возможны смешанные локализации.
Лечение Q-образующего инфаркта в стационаре
Восстановить коронарный кровоток можно хирургическим путем.
Приблизительно у 30% пациентов, перенесших ИМ имеются определенные противопоказания для назначения тромболитической терапии, и у 30-40% не наблюдается реакция на тромболитики. В некоторых случаях больным, поступившим в специализированное отделение, в первые шесть часов после начала проявления симптоматики производят неотложную баллонную коронароангиопластику (КАП).
Более того, даже после успешного проведения тромболизиса, у большинства пациентов наблюдается остаточный резидуальный стеноз коронарной артерии, следовательно, попытки проведения КАП предпринимались сразу, после терапии тромболитиками. Впрочем, рандомизированные исследования не выявили преимуществ подобного подхода.
Это касается и неотложного аортокоронарного штунтирования (АКШ). Основные показания для выполнения АКШ или КАП при острой форме инфаркта миокарда это проявление осложнений, прежде всего постинфарктной стенокардии и сердечной недостаточности, без исключения кардиогенного шока.
Лечебное питание
Питание больных в блоке интенсивной терапии не должно быть обременительным для сердечно-сосудистой системы. Суточная энергетическая ценность рациона составляет 1000-1500 ккал.
В целях уменьшения нагрузки на сердечно-сосудистую систему рекомендуется дробное (5-6-разовое) питание малыми порциями. Разрешается легко усваиваемая, негрубая пища, бедная холестерином и животными жирами, не вызывающая повышенного газообразования.
В диету необходимо включать продукты, способствующие опорожнению кишечника (чернослив, курагу, свеклу, винегрет, растительное масло и др.). Нормализация стула чрезвычайно важна, так как запоры и натуживание ухудшают коронарное кровообращение и способствуют развитию аритмий сердца.
ПОДРОБНОСТИ: Сердечное давление 100 причины
Дополнительная терапия
Если у врача возникает подозрение на инфаркт, то специалист может назначить больному следующие мероприятия:
- ингаляция кислорода;
- процедура, направленная на восстановление коронарного кровотока;
- «Аспирин» по 100 мг ежедневно.
После приступа возможна сопроводительная терапия со следующими лекарствами:
- Если больной не проходил тромболизис, то ему может быть назначено внутривенное введение «Гепарина». Этот препарат обычно показан тем пациентом, которые страдают инфарктом передней стенки или закупоркой сосудов левого желудочка.
- Бета-блокаторы и ингибиторы АПФ назначаются при отсутствии каких-либо противопоказаний. Последние особенно полезны при проблемах в работе левого желудочка или когда появляются признаки недостаточного кровообращения.
- Поскольку при инфаркте наблюдается снижение холестерина, когда содержание липидов превышает норму, то возможно назначение статинов.
Если же у пациента выявлен инфаркт без зубца q, то ему назначается терапия, как в случае нестабльной стенокардии. В этом случае следует принимать такие препараты, как «Гепарин», «Аспирин», «Клопидогрель» и бета-блокаторы.
Если же эффективность подобной терапии отсутствует или возникает риск развития осложнений, то пациенту проводится коронарография. Прием препарата «Клексан» обсуждается с лечащим врачом в индивидуальном порядке.
Пожалуй, самым опасным кардиологическим недугом является инфаркт миокарда, предполагающий образование патологического зубца Q. Он характеризуется обширным поражением сердечной мышцы, препятствуя нормальной работе органа, а потому при отсутствии своевременной терапии имеет крайне неблагоприятный прогноз.
Следовательно, чтобы не допустить развитие столь серьезного заболевания, пациентам, страдающим от кардиологических патологий, следует регулярно посещать врача. Хорошей профилактикой болезни является ведение здорового образа жизни: правильное питание, умеренная активность, здоровый сон и отказ от вредных привычек.
Патогенез
В процессе своего развития, заболевание проходит две больших фазы:
- возникновение изменений некротического характера;
- период рубцевания.
На первой стадии возникают признаки поражения органа, после чего они исчезают. ЭКГ в процессе развития недуга позволяет выявить наличие отклонений следующего характера:
- Острая стадия. Для нее характерно относительно спокойное течение. На данном этапе активно формируется некротический участок, слегка повышается температура тела больного, появляется усталость. При Q-инфаркте в крови пациента содержится высокое количество белка тропонина. Уместным является исследование таких маркеров, как ЛДГ, КФК, АСТ, поскольку наблюдаются изменения ферментного соотношения. Об обширном некрозе сердечной мышцы свидетельствует появление зубца Q. Поначалу патология может проявляться на ЭКГ следующим образом: положительный прогресс зубца Т, а зубец R становится частью сегмента ST, не приближаясь при этом к изолинии.
- Самая острая стадия. На данном этапе ЭКГ фиксирует появление Т-зубцов огромных размеров, имеющих высокую амплитуду – это признаки субэндокардиального сердечного поражения. Нарушения коронарного кровотока в первую очередь отражаются на данных участках. Пациент жалуется на присутствие загрудинной боли. Продолжительность данного периода может достигать от получаса до двух часов.
- Подострая стадия. Предполагает переход некротического участка в соединительную ткань и обычно имеет продолжительность до месяца. На данном этапе происходит уменьшение массы сердечной мышцы, может появляться аритмия или недостаточность. Наблюдается нормализация состояния пациента: снижение температуры тела, благоприятные результаты лабораторных исследований. Но патологический зубец Q по-прежнему виден на кардиограмме, свидетельствуя о наличии крупного некротического очага. Прочие изменения на ЭКГ, присутствующие в данный период: глубокий зубец Т, который имеет отрицательное значение. ST-сегмент приближается к изолинии.
- Период рубцевания. Характеризуется нормализацией количества лейкоцитов. На месте некротических масс происходит формирование рубцовой ткани. Образуются спайки, свидетельствующие о наличии крупноочагового кардиосклероза. При послеинфарктном состоянии зубец Q сохраняется. ST-сегмент будет располагаться точно по линии, заканчиваясь зубцом Т, имеющим положительное или отрицательное значение.
Объем пораженной области
Различают крупноочаговый, или Q-инфаркт миокарда, и мелкоочаговый, который еще называют не Q-инфарктом.
Крупноочаговый
Вызывает крупноочаговый инфаркт тромбоз или длительный спазм коронарной артерии. Как правило, он трансмуральный.
На развитие Q-инфаркта указывают следующие симптомы:
- боль за грудиной, отдает в правую верхнюю часть туловища, под левую лопатку, в нижнюю челюсть, в другие участки тела – плечо, руку с правой стороны, надчревную область;
- неэффективность нитроглицерина;
- продолжительность боли разная – кратковременная или более суток, возможно несколько приступов;
- слабость;
- подавленность, страх;
- часто — затрудненное дыхание;
- более низкие показатели артериального давления у больных гипертензией;
- бледность кожи, цианоз (синюшность) слизистых;
- обильное потоотделение;
- иногда – брадикардия, в ряде случаев переходящая в тахикардию;
- аритмия.
При обследовании органа обнаруживаются признаки атеросклеротического кардиосклероза, расширение сердца в поперечнике. Над верхушкой и в точке Боткина 1-й тон ослаблен, иногда расщеплен, доминирует 2-й тон, слышны систолические шумы. Оба тона сердца становятся приглушенными. Но если некроз развился не на фоне патологических изменений органа, то превалирует 1-й тон.
При крупноочаговом инфаркте прослушивается шум трения перикарда, ритм сердца становится галопирующим, что говорит об ослабленном сокращении сердечной мышцы.
Лабораторные исследования обнаруживают в организме высокий уровень лейкоцитов, увеличение СОЭ (через 2 суток), наблюдается эффект «ножниц» в соотношении между этими двумя показателями. Крупноочаговая форма сопровождается другими биохимическими аномалиями, главным из которых является гиперферментемия, возникающая в первые часы и дни.
При крупноочаговой форме показана госпитализация. В остром периоде больному предписан постельный режим, психический покой. Питание — дробное, ограниченной калорийности.
Целью медикаментозной терапии является предупреждение и устранение осложнений — сердечной недостаточности, кардиогенного шока, аритмий. Для купирования болевого синдрома применяют наркотические анальгетики, нейролептики и нитроглицерин (внутривенно). Больному назначают спазмолитические средства, тромболитики, антиаритмические средства, ß-адреноблокаторы, антагонисты кальция, магнезию и т. д.
Мелкоочаговый
При этой форме у больного возникают мелкие очаги поражения сердечной мышцы. Заболевание характеризуется более легким течением в сравнении с крупноочаговым поражением.
Звучность тонов остается прежней, отсутствует галопирующий ритм и шум трения перикарда. Температура поднимается до 37,5 градуса, но не выше.
Уровень лейкоцитов составляет около 10000–12000, высокий СОЭ выявляют не всегда, в большинстве случаев не возникает эозинофилии и палочкоядерного сдвига. Ферменты активизируются кратковременно и малозначительно.
На электрокардиограмме сегмент RS — Т смещается, чаще всего опускается под изолинию. Наблюдаются также патологические изменения зубца Т: как правило, он становится отрицательным, симметричным и принимает заостренную форму.
Мелкоочаговый инфаркт тоже является поводом для госпитализации больного. Лечение проводится с использованием тех же средств и методов, что при крупноочаговой форме.
Прогноз при этой форме благоприятный, летальность невысокая – 2–4 случая на 100 больных. Аневризма, разрыв сердца, сердечная недостаточность, асистолия, тромбоэмболии и другие последствия мелкоочагового инфаркта миокарда возникают редко, однако такая очаговая форма заболевания у 30% больных перерастает в крупноочаговую.
Симптоматика
О развитии данной патологии свидетельствуют следующие симптомы:
- чрезмерная потливость;
- кожные покровы становятся липкими и прохладными;
- слабые руки и ноги;
- приступы тошноты, нередко заканчивающиеся рвотой;
- лихорадочное состояние;
- яремные вены увеличиваются в размерах и набухают;
- при дыхании отмечаются легочные хрипы;
- на фоне перикардита возможен характерный шум, вызванный трением перикарда;
- появление систолического шума;
- в некоторых случаях происходит образование дискинетических верхушечных толчков.
Когда заболевание находится в периоде обострения, больной может страдать от болей, походящих на признаки стенокардии. Только их интенсивность и длительность будут выражены в большей степени. Неприятные ощущения могут распространяться по всей грудной клетке.
Инфаркт сопровождается ишемическим поражением, влекущим за собой омертвение в тканях. При данном процессе увеличивается концентрация аденозина и лактата, из-за которых осуществляется более длительное воздействие на нейроны. Поэтому болевые ощущения способны иррадиировать на плечи, руки, шею. Распространение боли происходит очень быстро, сопровождаясь паническим ужасом больного и страхом смерти.
Чаще всего болевой синдром имеет значительную продолжительность (до нескольких часов). «Нитроглицерин» при этом не способен купировать приступ.